兆候と症状
一般的な症状には、発作、頭痛、吐き気と嘔吐、記憶喪失、性格、気分または集中力の変化、および局所的な神経学的問題が含まれます。生じる症状の種類は、腫瘍の病理学的特徴よりも腫瘍の位置によって決まります。腫瘍はすぐに症状を示し始めますが、巨大なサイズに達するまで無症状の状態になることもあります。
危険因子
ほとんどの場合、原因は不明です。約5%は、低悪性度星状細胞腫として知られる別のタイプの脳腫瘍から発生します。
遺伝学
まれな危険因子には、 神経線維腫症、リー・フラウメニ症候群、結節性硬化症、 ターコット症候群などの遺伝性疾患が含まれます。以前の放射線治療もリスクをもたらしますが、理由は不明ですが、GBM は男性でより頻繁に発生します。
病因
神経膠芽腫の細胞起源は不明です。グリア細胞と膠芽腫の免疫染色の類似性のため、膠芽腫などの神経膠腫はグリア型細胞に由来すると長い間考えられてきました。しかし、最近の研究では、星状膠細胞、希突起膠細胞前駆細胞、神経幹細胞も起始細胞として機能する可能性があることが示唆されています。多形膠芽腫腫瘍は、未分化細胞に囲まれた小さな領域の壊死組織が存在することを特徴としています。この特徴と過形成血管の存在により、この腫瘍はこれらの特徴を持たないグレード 3 の星状細胞腫と区別されます。 GBM は通常、大脳白質で形成され、急速に成長し、症状を引き起こす前に非常に大きくなることがあります。低悪性度の星状細胞腫または未分化星状細胞腫の変性後に、よりゆっくりと形成されるのは 10% 未満です。これらは二次性 GBM と呼ばれ、若い患者でより頻繁に発生します (年齢中央値 45 歳対 62 歳)。腫瘍は髄膜または心室壁にまで広がる可能性があり、その結果、高いCSFタンパク質レベル(>100 mg/dL)と、時折10〜100個の細胞(ほとんどがリンパ球)の多血症が発生します。 CSF内に輸送された悪性細胞は、(まれに)脊髄に広がったり、髄膜神経膠腫症を引き起こしたりすることがあります。しかし、GBM が中枢神経系を越えて転移することは非常にまれです。 GBM の約 50% は、1 つの半球の複数の葉を占めるか、両側性です。このタイプの腫瘍は通常、大脳から発生し、脳梁を介した古典的な浸潤を示し、(両側性) 蝶形神経膠腫を引き起こす場合があります。出血、壊死、年齢の程度に応じて、腫瘍はさまざまな形をとることがあります。 CT スキャンでは、通常、低密度の中心と浮腫に囲まれた可変の強調リングを備えた不均一な腫瘤が示されます。腫瘍と浮腫の質量効果により心室が圧迫され、水頭症を引き起こす可能性があります。
分子の変化
神経膠芽腫の 4 つのサブタイプが特定されています。
- 古典的:「古典的」サブタイプの腫瘍の 97% は上皮成長因子受容体 (EGFR) 遺伝子の追加コピーを保有しており、そのほとんどは上皮成長因子受容体 (EGFR) の発現が正常よりも高いのに対し、TP53 遺伝子 ( p53)膠芽腫では頻繁に変異しますが、このサブタイプではめったに変異しません。古典的なサブタイプでは、染色体 7 の増幅に加えて、染色体 10 上のヘテロ接合性の喪失 (LOH) もよく観察されます。
- 前神経性サブタイプでは、TP53 (p53)、血小板由来増殖因子 A 型受容体をコードする遺伝子 PDGFRA、およびイソクエン酸デヒドロゲナーゼ 1 をコードする遺伝子 IDH1 が高率で変化することがよくあります。
- 間葉サブタイプは、ニューロフィブロミン 1 をコードする遺伝子である NF1 の突然変異またはその他の変化が高い割合で発生すること、および他のタイプに比べて EGFR 遺伝子の変化と EGFR の発現が少ないことを特徴としています。
- 神経サブタイプは、NEFL、GABRA1、SYT1、SLC12A5 などのニューロン マーカーの発現によって分類されますが、病理学的評価後には正常細胞として現れることがよくあります。
神経膠芽腫では他の多くの遺伝子変化が報告されており、そのほとんどは RB と PI3K/AKT の 2 つの経路に集中しています。神経膠芽腫は、これらのシグナル伝達経路のそれぞれ 68 ~ 78% と 88% に変化を示します。もう一つの重要な変化は、「自殺」DNA 修復酵素である MGMT のメチル化です。メチル化は DNA 転写に影響を与え、ひいては MGMT 酵素の発現に影響を与えると報告されています。 MGMT 酵素はその「自殺」修復機構により DNA アルキル化のみを修復できるため、その回復能力は低く、MGMT 遺伝子プロモーターのメチル化は DNA 修復能力に大きな影響を与えます。実際、MGMT メチル化は、テモゾロミドなどの DNA 損傷化学療法薬による治療に対する反応の改善と関連しています。
膠芽腫幹細胞
幹細胞のような特性を持つがん細胞が膠芽腫で見つかっています(これが従来の治療に対する耐性と高い再発率の原因である可能性があります)。これらのいわゆる幹細胞様神経膠芽腫細胞は、細動脈周囲のニッチに存在し、比較的低酸素環境を維持することでこれらの細胞を治療から保護します。がん幹細胞の特徴を示す神経膠芽腫の細胞のバイオマーカーである転写因子 Hes3 は、培養中に置かれるとその数を調節することが示されています。
代謝
IDH1 遺伝子は酵素イソクエン酸デヒドロゲナーゼ 1 をコードしており、神経膠芽腫では頻繁に変異しています (一次 GBM: 5%、二次 GBM > 80%)。非常に高レベルの「腫瘍代謝産物」D-2-ヒドロキシグルタル酸を生成し、野生型IDH1酵素の機能を調節不全にすることにより、 IDH1野生型膠芽腫や健康な星状細胞と比較して、 IDH1変異型膠芽腫の代謝に重大な変化を引き起こします。とりわけ、エネルギー源としてのグルタミンまたはグルタミン酸に対する神経膠芽腫細胞の依存性を高めます。 IDH1 変異を持つ神経膠芽腫はグルタミン酸に対する要求量が非常に高く、このアミノ酸と神経伝達物質を走化性シグナルとして使用するという仮説が立てられています。健康な星状細胞はグルタミン酸を分泌するため、 IDH1 変異型神経膠芽腫細胞は密集した腫瘍構造を促進せず、グルタミン酸濃度がより高い脳の健康な部分に移動し、浸潤し、分布します。これは、これらのIDH1 変異型神経膠芽腫細胞の浸潤挙動を説明できる可能性があります。
イオンチャネル
さらに、多形神経膠芽腫は、gBK カリウム チャネルや ClC-3 塩化物チャネルの上方制御など、イオン チャネルをコードする遺伝子に多数の変化を示します。これらのイオンチャネルを上方制御することにより、神経膠芽腫細胞は細胞膜を横切るイオンの移動を増加させ、それによって浸透によるH2Oの移動を増加させ、神経膠芽腫細胞が細胞体積を非常に迅速に変化させるのに役立つという仮説が立てられています。これは、細胞量の急速な調整により脳の入り組んだ細胞外マトリックスの移動を促進できるため、彼らの非常に攻撃的な侵入行動に役立ちます。
診断
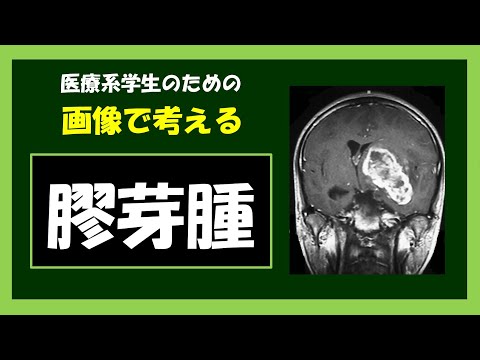
神経膠芽腫は、MRI 上でリングが強調された病変として現れることがよくあります。ただし、膿瘍、転移、腫瘍活動性多発性硬化症などの他の病変も同様の外観を呈する可能性があるため、外観は特定的ではありません。 CT または MRI で GBM が疑われる場合の確定診断には、腫瘍切除および病理学的確認を伴う定位生検または開頭術が必要です。腫瘍の悪性度は腫瘍の最も悪性度の高い部分に基づいて決定されるため、生検または腫瘍の亜全切除では病変の悪性度が低下する可能性があります。灌流 MRI を使用した腫瘍血流の画像化と MR 分光法を使用した腫瘍代謝物濃度の測定は、それぞれ相対脳血液量とコリン ピークの増加を示すため、選択された症例において標準的な MRI よりも付加価値を与える可能性がありますが、依然として病理学が診断と分子特性評価のゴールドスタンダードです。原発性膠芽腫と続発性膠芽腫を区別することが重要です。これらの腫瘍は自然発生(新規) するか、低悪性度の神経膠腫から発生します。原発性神経膠芽腫は予後が悪く、腫瘍生物学が異なり、治療に対する反応も異なる可能性があるため、これは患者の予後と治療を決定するための重要な評価となります。続発性膠芽腫の 80% 以上がIDH1に変異を持っていますが、原発性膠芽腫ではこの変異はまれです (5 ~ 10%)。したがって、 IDH1 変異は、原発性神経膠芽腫と続発性神経膠芽腫を区別するための有用なツールです。なぜなら、それらは組織病理学的に非常に類似しており、分子バイオマーカーがなければ区別は信頼できないからです。
処理
神経膠芽腫の治療は、いくつかの複雑な要因により非常に困難です。
- 腫瘍細胞は従来の治療法に対して非常に耐性があります。
- 脳は従来の治療法による損傷を受けやすいです。
- 脳の自己修復能力は非常に限られています。
- 多くの薬剤は血液脳関門を通過して腫瘍に作用することができません。
原発性脳腫瘍および脳転移の治療は、対症療法と緩和療法の両方で構成されます。
対症療法
支持療法は、症状を軽減し、患者の神経機能を改善することに重点を置いています。主な補助薬は抗けいれん薬とコルチコステロイドです。
- 過去には、神経膠芽腫患者の約 90% が抗けいれん剤治療を受けていましたが、この治療が必要な患者は約 40% のみであると推定されていました。最近、脳神経外科医は抗けいれん薬を予防的に投与せず、 発作が起こるまで待ってからこの薬を処方することが推奨されています。放射線と同時にフェニトインを受ける人は、多形紅斑やスティーブンス・ジョンソン症候群などの重篤な皮膚反応を起こす可能性があります。
- コルチコステロイド(通常、デキサメタゾン 4 ~ 8 mg を 4 ~ 6 時間ごとに投与)は、腫瘍周囲浮腫を軽減し(血液脳関門の再配置を通じて)、質量効果を軽減し、頭蓋内圧を低下させ、頭痛や眠気を軽減します。
緩和療法
緩和治療は通常、生活の質を改善し、より長い生存期間を達成するために行われます。これには、手術、放射線療法、化学療法が含まれます。最大限の腫瘍のない断端を備えた可能な限りの切除は、通常、外部放射線療法および化学療法と併用して行われます。腫瘍の肉眼的全切除はより良い予後と関連しています。
手術
手術は神経膠芽腫の治療の第一段階です。平均的な GBM 腫瘍には1011 個の細胞が含まれていますが、手術後は平均109 個の細胞に減少します (99% 減少)。手術の利点としては、病理学的診断のための切除、質量効果に関連する症状の軽減、放射線や化学療法に対する二次抵抗が生じる前に疾患を除去できる可能性が挙げられます。腫瘍の切除範囲が広ければ広いほど良いです。遡及的分析では、腫瘍の 98% 以上を切除すると、腫瘍の 98% 未満を切除した場合よりも健康な期間が大幅に長くなります。 5-アミノレブリン酸として知られる蛍光色素を使用して手術を行うと、初期腫瘍をほぼ完全に除去できる可能性が高まります。 GBM細胞は診断時に大部分が脳に浸潤しているため、明らかな腫瘍をすべて「全切除」したにもかかわらず、GBM患者のほとんどは後に元の部位の近くまたは脳内のより離れた部位に再発腫瘍を発症します。再発を抑制し遅らせるために、手術後に他の治療法、通常は放射線療法や化学療法が使用されます。
放射線療法
手術後、放射線療法が神経膠芽腫患者の治療の中心となります。通常、テモゾロミド(TMZ)の投与と併用して行われます。 1970年代初頭に実施された極めて重要な臨床試験では、放射線療法または非放射線療法に無作為に割り付けられたGBM患者303人のうち、放射線を受けた患者の生存率中央値が放射線を受けなかった患者の2倍以上であることが示された。その後の臨床研究では、手術とその後の放射線のバックボーンに基づいて構築することが試みられました。平均して、手術後の放射線療法により、腫瘍のサイズを107細胞まで縮小できます。全脳放射線治療は、より正確で標的を絞った三次元原体放射線治療と比べて改善されません。総放射線量 60 ~ 65 Gy が治療に最適であることが示されています。 GBM 腫瘍には、低酸素状態を示し、放射線療法に対して非常に耐性のある組織領域が含まれることが知られています。さまざまな化学療法放射線増感剤のアプローチが追求されていますが、2016 年の時点では限定的な成功しか得られていません[更新] 。新しい研究アプローチには、2010 年[更新] の時点で、トランス クロセチン酸ナトリウム (TSC) などの酸素拡散促進化合物を放射線増感剤として使用する前臨床および臨床研究が含まれており、2015 年[更新]の時点で臨床試験が進行中です。 。ホウ素中性子捕捉療法は、多形神経膠芽腫の代替治療法として試験されていますが、一般的には使用されていません。
化学療法
ほとんどの研究では、化学療法を追加しても利益は得られないことが示されています。しかし、標準放射線療法と放射線+テモゾロミド化学療法を無作為化した575人の参加者を対象とした大規模臨床試験では、テモゾロミドを受けたグループの生存期間中央値が14.6カ月であるのに対し、放射線照射のみを受けたグループでは12.1カ月であったことが示された。この治療計画は現在、臨床試験に参加していない神経膠芽腫のほとんどの症例の標準となっています。テモゾロミドは、腫瘍細胞を放射線に感作させることによって作用すると考えられます。高悪性度神経膠腫に対する高用量のテモゾロミドは毒性が低くなりますが、結果は標準用量と同等です。ベバシズマブなどの薬剤による抗血管新生療法は症状を制御しますが、全生存期間には影響しません。
その他のモダリティ
交流電場療法は、新規診断および再発性神経膠芽腫に対する FDA 承認の治療法です。 2015年、新たに診断された神経膠芽腫に対する交流療法とテモゾロミドの第3相ランダム化臨床試験の最初の結果では、テモゾロミド単独療法と比較して無増悪生存期間が3か月改善し、全生存期間が5か月改善されたことが報告されました。この適応症における生存率の向上を示した、10年ぶりの大規模研究。これらの結果にもかかわらず、このアプローチの有効性については、医療専門家の間で依然として議論の余地があります。
予報
診断後の最も一般的な生存期間は 12 ~ 15 か月で、5 年以上生存する人は 3% ~ 5% 未満です。治療を行わない場合、生存期間は通常 3 か月です。予後リスクは年齢が上がるにつれて (60 歳以上) 悪化します。死は通常、 脳浮腫と頭蓋内圧の上昇を伴う広範な腫瘍浸潤によって引き起こされます。初期の Karnofsky Performance Score (KPS) と MGMT メチル化が良好であると、生存期間が長くなります。膠芽腫では DNA 検査を行って、 MGMT 遺伝子のプロモーターがメチル化されているかどうかを確認できます。メチル化された MGMT プロモーターを有する患者は、非メチル化 MGMT プロモーターを有する患者よりも生存期間が長くなります。これは、テモゾロミドに対する感受性が部分的に増加しているためです。この DNA の特徴は患者に固有のものであり、現時点では外部から変更することはできません。神経膠芽腫患者のもう 1 つの陽性予後マーカーは、 IDH1 遺伝子の変異です。これは、DNA ベースの方法を使用するか、最も一般的な変異、つまり IDH1-R132H に対する抗体を使用して免疫組織化学的に検査できます。 IDH1の変異状態とMGMTのメチル化状態を 2 つの遺伝子予測因子に組み合わせることで、より高い予後力が得られます。 IDH1 変異とMGMT メチル化の両方を持つ患者の生存期間は最も長く、 IDH1 変異またはMGMT メチル化を持つ患者の生存期間は中間であり、どちらの遺伝的事象も持たない患者の生存期間は最も短くなります。手術、放射線療法、テモゾロミド化学療法を受けている患者には、長期的な利益も関係しています。しかし、神経膠芽腫患者の一部がより長く生存する理由については、まだ不明な点が多くあります。 50歳未満の年齢は、多形神経膠芽腫の生存期間が長く、98%以上の切除とテモゾロミド化学療法の使用、およびカルノフスキーパフォーマンススコアの向上と関連しています。最近の研究では、年齢が若いほど予後がはるかに良好であることが確認されており、40歳未満の少数の患者が集団ベースの治癒を達成しています。集団治癒は、集団の死亡リスクが正常集団の死亡リスクに戻ったときに起こると想定されており、GBM ではこれは 10 年後に起こると想定されています。 UCLA Neuro-Oncology は、この診断を受けた患者のリアルタイム生存データを公開しています。これは、患者の様子を示す米国で唯一の施設です。また、GBM 腫瘍の治療に使用される化学療法薬のリストも示しています。予後は不良であるにもかかわらず、10 ~ 20 年以上にわたって GBM に罹患していない生存者も少数います。 2003 年の研究によると、多形神経膠芽腫の予後は、KPS、患者の年齢、治療に応じて 3 つのサブグループに分類できます。
| 再帰的パーティショニング分析 (RPA)クラス |
意味 | 過去の生存時間の中央値 | 過去の1年生存率 | 過去の 3 年生存率 | 過去の5年生存率 |
|---|---|---|---|---|---|
| Ⅲ | 年齢 < 50、KPS ≥ 90 | 17.1ヶ月 | 70% | 20% | 14% |
| Ⅳ | 年齢 < 50、KPS < 90 | 11.2ヶ月 | 46% | 7% | 4% |
| 年齢 ≥ 50、KPS ≥ 70、良好な神経機能を備えた外科的切除 | |||||
| V+VI | 年齢 ≥ 50、KPS ≥ 70、神経学的機能が低下した外科的切除 | 7.5ヶ月 | 28% | 1% | 0% |
| 年齢 ≥ 50、KPS ≥ 70、外科的切除なし | |||||
| 年齢 ≥ 50、KPS < 70 |
疫学
毎年、10万人に約3人がこの病気を発症します。通常、64 歳頃から始まり、女性よりも男性に多く発生します。中枢神経系の癌としては髄膜腫に次いで 2 番目に多い癌です。
話
多形神経膠芽腫という用語は、1926 年にパーシバル ベイリーとハーベイ クッシングによって導入されました。これは、腫瘍がグリア細胞の原始的な前駆細胞 (神経膠芽細胞) から発生し、壊死、出血、嚢胞 (多形) の存在によって外観が非常に変化しやすいという考えに基づいています。 。
研究
2014年の研究では、さまざまな薬剤の抗膠芽腫活性を評価し、イリノテカンとスタチンの組み合わせを含む、強力な抗膠芽腫活性を持つ22の薬剤を特定しました。
マイクロRNA
RNA 干渉、通常はマイクロ RNA は、組織培養、病理学的サンプル、および前臨床動物研究で研究されています。変化したマイクロRNAは決定的なバイオマーカーではありませんが、GBM進行の予後および予測ツールとしても認識されています。このようなマイクロRNAの変化には、上方制御されたmiR-10bおよびmiR-21が含まれますが、miR-15b、miR-137、miR-181dなどの他のマイクロRNAはGBMの場合下方制御されるようです。血漿マイクロRNAスクリーニングは、神経膠芽腫の予後を決定するために使用されます。
免疫療法
神経膠芽腫の再発は、腫瘍幹細胞の再発と存続に起因すると考えられています。小規模な研究では、腫瘍幹細胞に対する腫瘍 B 細胞ハイブリドーマ ワクチンが特異的な腫瘍免疫応答を引き起こし、それによって病気に対する免疫応答が強化されました。さまざまなEGFRシグナル伝達パターンと腫瘍幹細胞との関係の試験を含む、より大規模な研究が現在進行中です。リンドペピムトの試験は2016年の第III相試験で失敗した。他の免疫療法やワクチンのアプローチもさまざまな開発段階にありますが、決定的な結果はまだ得られていません。
遺伝子治療
遺伝子治療は神経膠芽腫の治療法として研究されており、動物モデルや初期臨床試験では成功を収めているが、2017年の時点で神経膠芽腫の第III相臨床試験で試験されたすべての遺伝子治療薬は失敗に終わっている。 Toca 511 & Toca FC は、遺伝子治療薬とプロドラッグの組み合わせ製剤です。 2017 年 7 月までに、EMA はこの併用製品に優先審査指定を付与し、FDA は再発性高悪性度神経膠腫 (HGG) および希少疾患のステータス (孤児指定) に対するブレークスルー セラピー指定および FDA ファスト トラック指定を付与しました。神経膠芽腫の治療。オフラネルゲン オバデノベクは、抗血管新生遺伝子治療です。 2013年に多形神経膠芽腫の治療薬としてFDAからファストトラックおよびオーファンドラッグの指定を受け、2017年現在第III相臨床試験中である。
鼻腔内薬物送達
鼻から脳への薬物の直接送達は、脳内でより高い、できればより効果的な薬物濃度を達成するために研究されています。ブラジルの神経膠芽腫患者を対象とした第I/II相臨床試験では、鼻腔内エアロゾル投与に対する天然化合物ペリリルアルコールが評価されました。この結果は有望なもので、2016 年現在、米国でも同様の研究が進行中です。
化学療法
VAL-083 (ジアンヒドロガラクチトール) と呼ばれる分子が、テモゾロミドに反応しなくなった膠芽腫を助けることができるかどうか研究されています。
危険因子
塩漬け肉を食べることが危険因子であるかどうかを判断する研究が行われています。 2013 年の時点では、リスクは確認されていませんでした。同様に、医療画像、ホルムアルデヒド、携帯電話や家庭の電気配線などの住宅電磁場からの放射線被曝も危険因子として調査されています。 2015年まで、それらがGBMの原因であることは証明されていませんでした。しかし、2007年に発表されたメタ分析では、GBMの発生率の増加と10年以上にわたる携帯電話の使用との間に、特に常に頭の片側に電話を持っている人の間で関連性があることが判明した。
- ヒラ、ヴァシェンドリヤ VV。プログメイカーズ、キンバリー J.グレヴァーズ、フレデリーケ。ヴェルボフシェク、ウルシュカ。シルベストル=ロイグ、カルロス。アロニカ、エレオノーラ。ティチェラール、ウィッキー。トゥルシェク、タマラ・ラー。モレナール、レムコ J. (2015-07-01)。 「CD133+ およびネスチン+ 神経膠腫幹様細胞は、SDF-1α、CXCR4、オステオポンチン、およびカテプシン K を発現するニッチの CD31+ 細動脈の周囲に存在します。」組織化学と細胞化学のジャーナル。 63 (7): 481–93。土井:10.1369/0022155415581689。 ISSN 0022-1554。 PMID 25809793。2016 年 1 月 9 日のオリジナルからアーカイブ。
- 「テモゾロミドと放射線が脳腫瘍を助ける – 国立がん研究所」。 2007 年 8 月 15 日のオリジナルからアーカイブ。2007 年 9 月 15 日に取得。
- サスミタ、アンドリュー・オクタヴィアン。ウォン、インペイ。リン、アンナ・ピック・キョン (2018-02-01)。 「多形神経膠芽腫におけるバイオマーカーと治療の進歩」。アジア太平洋臨床腫瘍学ジャーナル。 14 (1): 40–51。土井:10.1111/ajco.12756。 PMID 28840962。
- セルデックス脳腫瘍ワクチン、極めて重要な臨床試験に失敗。 2016 年 3 月 2016 年 3 月 8 日にウェイバック マシンにアーカイブされました。
- M. プロイサー、A. ヴェーラー、S. スターリー、R. ヘフトベルガー、B. ストロイベル、JA Hainfellner (2011 年 8 月)。 「びまん性神経膠腫生検標本におけるIDH1-R132H変異の検出のための免疫組織化学および遺伝子配列決定の価値と限界」。 J ニューロパトール Exp ニューロール。 70 (8): 715–723。土井:10.1097/NEN.0b013e31822713f0。 CS1 メイン: 複数の名前: 著者リスト (リンク)
- 「神経膠芽腫における化学療法抵抗性の克服におけるジアンヒドロガラクチトール (VAL-083) の分子機構」。米国癌研究協会。ベイベイ・ザイ、アンナ・ゴビエレウスカ、アン・スタイノ、ジェフリー・A・バシャ、デニス・M・ブラウン、シモーネ・ニクルー、マッズ・ダガード。 2017年8月2日のオリジナルからアーカイブ。
- Zong H、Verhaak RG、Canoll P (2012 年 5 月)。 「悪性神経膠腫の細胞起源と臨床進歩の見通し」。分子診断の専門家によるレビュー。 12 (4): 383–94。ドイ:10.1586/rem.12.30。 PMC 3368274。 PMID 22616703。
- 大垣弘子ポール・クライヒューズ (2009)。 「神経膠腫の進化における遺伝子変化とシグナル伝達経路」。がん科学。 100 (12): 2235–41。土井:10.1111/j.1349-7006.2009.01308.x。 PMID 19737147。
- スティーブンス、グレン H.J. (2006)。 「中枢神経系悪性腫瘍患者における抗てんかん療法」。最新の神経学および神経科学のレポート。 6 (4): 311-18。土井:10.1007/s11910-006-0024-9。 PMID 16822352。
- ヘイデン、エリカ チェック (2010)。 「ゲノミクスは脳腫瘍の働きを促進する」。自然。 463 (7279): 278. 土井:10.1038/463278a。 PMID 20090720。
- スミニオトポロス、JG。マーフィー、FM。ラッシング、E.J.リース、JH; J. W. シュローダー (2007)。 「AFIP アーカイブより: 脳と髄膜におけるコントラスト強調のパターン」。レントゲン写真。 27 (2): 525–51。土井:10.1148/rg.272065155。 PMID 17374867。
- バン・リス、SA;ナビス、AC;ベリジプ、K;ニクルー、SP;ビェルクヴィグ、R;ウェッセリング、P;トップス、B;モレナール、R;ファン・ノルデン、CJ; W. P. レンダース (2014 年 8 月)。 「びまん性神経膠腫細胞の走化性燃料としてのグルタミン酸:それらはグルタミン酸吸盤ですか?」 Biochimica と Biophysica Acta 。 1846年(1): 66-74。土井:10.1016/j.bbcan.2014.04.004。 PMID 24747768。
- ローソン、H. クリストファー。サンパス、プラカシュ。ボーハン、アイリーン。パーク、マイケル C.フセイン、ナマス。オリヴィ、アレッサンドロ。ワインガート、ジョン。クラインバーグ、ローレンス。ヘンリー・ブレム (2006)。 「悪性神経膠腫に対する間質性化学療法:ジョンズ・ホプキンスの経験」。神経腫瘍学ジャーナル。 83 (1): 61-70。土井:10.1007/s11060-006-9303-1。 PMC 4086528。 PMID 17171441。
- モレナール、R.J.バーバーン、D;ランバ、S;ザノン、C;ジューケン、JW。ブーツ-シュプレンガー、SH;ウェッセリング、P;ハルセボス、T.J.トロースト、D;ファン・ティルボルグ、AA;レンストラ、S;ヴァンダートップ、W.P.バルデリ、A;ファン・ノルデン、CJ;ブリーカー、FE (2014 年 9 月)。 「IDH1 変異と MGMT メチル化状態の組み合わせは、IDH1 または MGMT のいずれか単独よりも膠芽腫の生存をより良く予測します。」神経腫瘍学。 16 (9): 1263–73。土井:10.1093/neuonc/nou005。 PMC 4136888。 PMID 24510240。
- ゲーベ、H;バクル、M.M.ダーミーム、S (2008)。 「がん幹細胞免疫療法: 適切な標的に対する適切な弾丸」。血液学/腫瘍学および幹細胞療法。 1 (1): 1-2。土井:10.1016/s1658-3876(08)50053-7。 PMID 20063521。
- ラクロワ、ミシェル。アビ・サイード、ディマ。フォーニー、ダリル R.ゴカスラン、ジヤ L.シー、ウェイミン。デモンテ、フランコ。ラング、フレデリック F.マカッチョン、イアン E.ら。 (2001年)。 「多形膠芽腫患者 416 人の多変量解析: 予後、切除範囲、生存率」。脳神経外科ジャーナル。 95 (2): 190–98。土井:10.3171/jns.2001.95.2.0190。 PMID 11780887。
- 「FDA、ある種の脳腫瘍を治療するための医療機器の適応拡大を承認」 2016 年 3 月 23 日のオリジナルからアーカイブ。2016 年 3 月 19 日に閲覧。
- スタップ、ロジャー。メイソン、ウォーレン P.ヴァン・デン・ベント、マーティン・J.ウェラー、マイケル。フィッシャー、バーバラ。タップーン、マーティン・JB;ベレンジャー、カール。ブランデス、アルバ A.ら。 (2005)。 「膠芽腫に対する放射線療法と併用および補助剤テモゾロミド」。ニューイングランド医学ジャーナル。 352 (10): 987–96。土井:10.1056/NEJMoa043330。 PMID 15758009。
- パーク、デリック M.ヨン、ジンギュ。マスキュル、ジミー。マクロキカス、スティリアノス。エバーマン、ドリーン。サハ、サラマ。ログリアーノ、ロベルタ。パオリロ、ニコレッタ。パシオニ、シモーネ。マッケイ、ロンD。ポーザー、スティーブ。アンドルセリス・テオトキス、アンドレアス(2013)。 「Hes3 は、幹細胞の特徴を持つ多形神経膠芽腫の培養細胞数を制御します。」科学的報告書。 3 : 1095。 Bibcode:2013NatSR…3E1095P。土井:10.1038/srep01095。 PMC 3566603。 PMID 23393614。
- メイソン、ウォーレン P.ミリマノフ、ルネ・O。スタップ、ロジャー (2006)。 「同時および補助テモゾロミドによる放射線療法: 多形膠芽腫の新しい標準治療」。神経治療学と神経精神薬理学の進歩。 1 (1):37–52。土井:10.1017/S1748232105000054。 ISBN 978-0-521-86253-0。 2015年3月17日のオリジナルからアーカイブ。
- トリオッツィ、PL。 E.C. ボーデン (2011 年 12 月)。 「がん用VB-111」。生物学的療法に関する専門家の意見。 11 (12): 1669 ~ 1676 年。土井:10.1517/14712598.2011.618122。 PMID 21961496。
- スモール、ニコラス R.シャーラー、カール。ガウッチ、オリバー P. (2012)。 「多形膠芽腫の治癒率」。神経疫学。 39 (1): 63-9。土井:10.1159/000339319。 PMID 22776797。
- カスロー、M;ミシシッピ州アメラトゥンガ。グラント、R;ウィーラー、H;パブラキス、N (2014 年 9 月 22 日)。 「高悪性度神経膠腫に対する抗血管新生療法」。体系的レビューのコクラン データベース。 9 :CD008218。 DOI: 10.1002/14651858.cd008218.pub3。 PMID 25242542。
- ショー、例えば;サイファーヘルド、西。スコット、C;コフリン、C;リーベル、S;カラン、W;メータ、M (2003)。 「多形膠芽腫(GBM)患者に対する放射線治療腫瘍グループ(RTOG)の再帰的分割分析(RPA)の再検討」。国際放射線腫瘍学ジャーナル*生物学*物理学。 57 (2): S135–6。 DOI: 10.1016/S0360-3016 (03) 00843-5。
- ゾン H、パラダ LF、ベイカー SJ (2015 年 1 月)。 「悪性神経膠腫の起始細胞とその治療法開発への影響」。生物学におけるコールドスプリングハーバーの視点。 7 (5):A020610。 DOI: 10.1101/CHPerspect.a020610。 PMC 4448618。 PMID 25635044。
- チェンバレン、マーク・C。グランツ、マイケル J.チャーマーズ、リサ。ホーン、アリクシス。スローン、アンドリュー E. (2006)。 「神経膠芽腫患者におけるテモダールと放射線療法の同時治療後の早期壊死」。神経腫瘍学ジャーナル。 82 (1): 81-83。 DOI: 10.1007/S11060-006-9241-Y。 PMID 16944309。
- 「FDA 承認書 – Novottf-100a システム」 (PDF)。 www.fda.gov 。 2015 年 9 月 22 日のオリジナルからアーカイブ (PDF)。2014 年 12 月 26 日に取得。
- ウォーカー、マイケル・D.アレクサンダー、ただ。ハント、ウィリアム e.マッカーティ、コリン S.マヘイリー、M. スティーブン。ミーリー、ジョン。ノレル、ホレス A.オーエンズ、ガイ。ら。 (1978年)。 「未分化神経膠腫の治療における Bcnu および/または放射線療法の評価」。脳神経外科ジャーナル。 49 (3): 333–43。 DOI: 10.3171/JNS.1978.49.3.0333。 PMID 355604。
- Clinicaltrials.gov の「新たに診断された神経膠芽腫 (GBM) における放射線療法とテモゾロミドを併用したクロシン酸トランシウム (TSC) の安全性と有効性の研究」の臨床試験番号NCT01465347、2016年 2 月 1 日にアクセス
- スタップ、r;ら。 (2015 年 12 月 15 日)。 「神経膠芽腫に対する腫瘍治療領域とテモゾロミドを併用した維持療法 VS テモゾロミド単独」。ジャマ。 314 (23): 2535–43。 DOI: 10.1001/Jama.2015.16669。 PMID 26670971。
- ヘギ、モニカ E.ディセレンズ、アニー・クレア。ゴリア、ティエリー。アモウ、マリーフランス。ド・トリボレ、ニコラ。ウェラー、マイケル。クロス、ヨハン・M.ヘインフェルナー、ヨハネス A.ら。 (2005)。 「膠芽腫におけるMGMT遺伝子サイレンシングとテモゾロミドの利点」。ニューイングランド医学ジャーナル。 352 (10): 997–1003。 DOI: 10.1056/nejmoa04331。 PMID 15758010。
- ダッローリオ、ステファノ。ダミーコ、アンナ。ピオリ、ファビオ。ガッバーニ、ミレナ。パジーニ、フェリーチェ。パサリン、マリア・グラツィア。アンドレア・タラッキ。トゥラッツィ、セルジオ。マルタ、セルジオ (2008)。 「手術された高悪性度神経膠腫における同時化学放射線療法後のテモゾロミドの線量強度」。神経腫瘍学ジャーナル。 90 (3): 315-19。 DOI: 10.1007/S11060-008-9663-9。 PMID 18688571。
- スタマー、ウォルター。ピヒルマイヤー、ウーヴェ;マイネル、トーマス。ヴィーストラー、オトマール・ディーター。ザネラ、フリードヘルム。ロイレン、ハンス・ユルゲン。アラグリオーマ研究グループ (2006)。 「悪性神経膠腫切除のための 5-アミノレブリン酸を用いた蛍光ガイド下手術: ランダム化対照多施設共同第 III 相試験」。ランセット腫瘍学。 7 (5): 392–401。 DOI: 10.1016/S1470-2045 (06) 70665-9。 PMID 16648043。
- ラジェシュ、y;パル、私。バニク、P;チャクラボルティ、s;ボルカール、土曜日。デイ、g;ムカルジー、A;マンダル、M (2017 年 5 月) 「神経膠腫の分子治療への洞察: 現在の課題と次世代の青写真」。アクタ・ファーマコロジカ・シニカ。 38 (5): 591–613。 DOI: 10.1038/APS.2016.167。 PMC 5457688。 PMID 28317871。
- JR、マクファリン・フィゲロア。誰、ピョートル州 (2017 年 2 月)。 「膠芽腫とウイルスの関係」。現在の感染症の報告。 19 (2): 5. 土井: 10.1007/S11908-017-0563-Z。 PMID 28233187。
- アリフィアリス、C; DT、トラファリス(2015 年 8 月)。 「多形膠芽腫:病因と治療」。薬理学と治療学。 152 :63-82。 DOI: 10.1016/J.Pharmthera.2015.05.005。 PMID 25944528。
- ムラット、A.ミリアヴァッカ、E.ゴリア、T.ランビブ、WL;シェイ、T.ハモウ、修士課程、修士課程。ド・トリボレ、名;レグリ、L.ら。 (2008年)。 「膠芽腫における付随する化学放射線療法に対する耐性に関連する幹細胞関連の「自己再生」シグネチャおよび高表皮成長因子受容体発現」。 Journal of Clinical Oncology 。 26 (18):3015–24。 doi:10.1200/jco.2007.15.7164。 PMID 18565887。
- マルティネス、ラモン;シャッカート、ガブリエレ。ヤヤ・トゥール、リカード;ロハス・マルコス、イニゴ;ハーマン、ジェームズG。エステラー、マネル(2006)。 「多形性膠芽腫の長期生存者におけるDNA修復遺伝子MGMTの頻繁な高メチル化」。 Journal of Neuro-Oncology 。 83 (1):91–3。 doi:10.1007/s11060-006-9292-0。 PMID 17164975。
- カン、ピーター。 Simonsen、Sara E。;リヨン、ジョセフL。; Kestle、John RW(2007)。 「携帯電話の使用と脳腫瘍:メタ分析」。 Journal of Neuro-Oncology 。 86 (1):71–78。 doi:10.1007/s11060-007-9432-1。 PMID 17619826。
